医疗AI可解释性实战:SHAP与EBM模型在眼科诊断中的对比解析
news2026/5/10 0:14:33
1. 项目概述当AI遇见眼科我们如何看清“决策黑箱”在眼科神经领域多发性硬化MS的诊断与病程监测正经历一场从“经验依赖”到“数据驱动”的深刻变革。光学相干断层扫描OCT作为一种非侵入、高分辨率的成像技术能够精准量化视网膜神经纤维层RNFL和神经节细胞复合体GCC的厚度这些指标已被证实与MS患者的脑萎缩和残疾进展高度相关。然而当我们将这些海量的、高维的OCT图像数据喂给复杂的机器学习模型如深度神经网络以构建辅助诊断工具时一个核心矛盾随之浮现模型预测性能越高其内部决策逻辑往往越像一个“黑箱”。医生无法理解模型为何做出“MS高风险”的判断这严重阻碍了其在临床实践中的可信采纳。这正是可解释人工智能XAI的用武之地。我们的项目——“基于XAI与OCT的MS诊断SHAP与EBM模型可解释性对比研究”正是聚焦于破解这一“黑箱”。我们并非单纯追求更高的诊断准确率而是深入探究在利用OCT数据诊断MS时不同的XAI方法究竟能为我们提供何种视角的“解释”哪种解释更符合临床医生的认知逻辑更有利于发现潜在的生物标志物为此我们选择了两种主流且哲学迥异的XAI技术路径进行对比其一是基于事后解释的SHAPSHapley Additive exPlanations它像一位“事后侦探”对任何训练好的复杂模型我们以随机森林为例的单个预测进行归因分析其二是基于内在可解释的EBMExplainable Boosting Machine它本身就是一个高性能的广义加性模型GAM其结构天生透明如同一位“白盒设计师”。本文将详细拆解这项对比研究的完整流程从OCT数据的预处理与特征工程到随机森林SHAP与EBM模型的构建与调优再到两种可解释性输出结果的深度对比与临床解读。我会分享在特征筛选、模型校准、解释可视化以及临床转化思考中踩过的坑和收获的心得旨在为希望将AI可解释性研究落地于医学影像特别是神经眼科领域的同行提供一份详实的实操指南与思辨参考。2. 研究整体设计与核心思路拆解2.1 问题定义与技术选型逻辑我们的核心目标是比较SHAP与EBM在OCT-MS诊断场景下的可解释性效能。这决定了我们不是一个单纯的诊断模型性能竞赛而是一个“解释质量”的评估。因此技术选型围绕“可比性”和“临床相关性”展开。首先我们选择随机森林作为SHAP解释的“基底模型”。原因有三第一随机森林在处理表格型数据如从OCT图像中提取的厚度值、体积值时表现稳健且对特征量纲不敏感适合医学数据常有的分布特点。第二SHAP理论基于合作博弈论为每个特征计算一个统一的SHAP值其计算对于树集成模型有高效精确的算法TreeSHAP能保证解释的数学一致性。第三随机森林本身具有一定的特征重要性度量可与SHAP值相互印证增加分析维度。其次我们选择EBM作为对比模型。EBM的本质是加性模型它将每个特征的影响建模为一个独立的形状函数通常用样条拟合最终预测是所有特征函数值的和。这种结构决定了它的内在可解释性我们可以直接可视化每个特征如何影响预测结果即特征函数图。选择EBM而非简单的线性模型是因为它能自动捕捉特征与目标之间的非线性关系这在医学数据中至关重要例如RNFL厚度与疾病风险可能并非简单的线性关系。注意这里存在一个关键区别。SHAP是一种“模型无关”的事后解释方法它解释的是某个特定模型如随机森林的决策。而EBM本身就是一个可解释模型。我们的对比实质上是“对黑箱模型的事后解释”与“白箱模型的内在解释”之间的对比。两者并非直接竞争而是提供了两种不同的可解释性范式。2.2 数据流水线与特征工程策略本研究的数据源于一个包含健康对照HC与MS患者的OCT影像数据库。原始数据是三维体数据或环形扫描数据。我们的特征工程流程如下标准化分割与参数提取使用统一的算法如设备厂商提供的软件或开源工具如OCTExplorer对所有OCT图像进行视网膜层分割。提取关键参数包括全局参数平均RNFL厚度、平均GCC厚度、黄斑总体积。分区参数根据早期治疗糖尿病视网膜病变研究ETDRS网格或钟点方位将黄斑和视盘区域分区提取各分区的厚度/体积值。例如将黄斑分为中心凹、内环、外环等子区域。不对称性参数计算双眼间对应区域厚度的差值这对发现单侧或不对称性病变的MS有提示意义。纹理/高阶特征尝试从OCT图像中提取纹理特征如灰度共生矩阵特征但需注意其与厚度参数的相关性及可解释性难度。数据清洗与整合剔除分割失败或图像质量差的样本。将提取的OCT特征与临床数据如年龄、性别、病程、扩展残疾状态量表评分EDSS进行整合形成最终的表格数据集。对连续特征进行标准化Z-score或归一化以适配模型需求。对于EBM标准化有助于样条函数的拟合。特征筛选前的思考在投入模型前我们并未进行激进的特征筛选。原因在于XAI方法本身可以帮助我们进行特征重要性排序和相关性分析。我们更希望模型能接触到所有可能的特征然后通过解释结果来识别出真正有贡献的特征这比事先基于统计检验的筛选可能更贴合模型视角。当然对于极高维或强共线性的特征需酌情处理。3. 模型构建、训练与可解释性输出生成3.1 随机森林模型构建与SHAP值计算我们使用Scikit-learn库构建随机森林分类器目标变量HC vs. MS。关键步骤与参数考量如下数据划分采用分层抽样按7:3划分训练集和测试集确保疾病与健康样本比例在两组中一致。模型训练与调优基评估器数量n_estimators我们从100开始递增观察OOB误差或交叉验证精度曲线选择误差稳定后的值最终设为300。最大深度max_depth不过度限制让树充分生长以捕捉模式同时使用min_samples_split和min_samples_leaf进行正则化防止过拟合。我们设置max_depthNonemin_samples_leaf5。特征子集大小max_features通常设为sqrt(n_features)这是分类问题的常用启发性设置。使用5折交叉验证网格搜索优化关键超参数。SHAP值计算使用shap库的TreeExplainer来解释训练好的随机森林模型。它利用树结构的特性高效计算精确的SHAP值。计算所有训练样本的SHAP值shap_values explainer.shap_values(X_train)。这会得到一个矩阵其维度为[n_samples, n_features]每个值代表对应特征在该样本预测中的贡献度。关键理解SHAP值的基础是“边际贡献”。对于一个样本模型预测值等于基线预测值所有样本的平均预测加上所有特征SHAP值的和。正值推动预测向正类如MS负值推动向负类HC。3.2 EBM模型构建与特征函数可视化我们使用InterpretML库中的ExplainableBoostingClassifier。EBM的训练过程类似于梯度提升但每个“弱学习器”是针对单个特征的样条函数。模型训练直接使用标准化后的训练数据拟合EBM。主要参数包括max_bins用于特征分箱、max_interaction_bins如果探索交互作用、以及interactions指定或自动检测交互特征对。在本阶段为保持与随机森林默认无显式交互的可比性我们先不启用交互项专注于主效应。EBM会自动进行特征选择通过正则化将不重要的特征函数置为零或接近零。可解释性输出训练完成后我们可以直接使用ebm_globalexplain_global()获取全局解释使用ebm_localexplain_local(single_sample)获取局部解释。全局特征重要性EBM会输出每个特征的全局重要性分数基于该特征函数在数据集上的平均绝对影响。特征函数图这是EBM的核心。对于每个特征可以绘制其“形状函数”term。图的x轴是特征值y轴是该特征对模型输出的贡献log-odds。曲线展示了特征值如何影响预测风险。例如RNFL厚度函数的曲线可能显示低于某个阈值时其对MS风险的贡献急剧上升。3.3 模型性能基准对比在进行可解释性对比前我们需确保两个模型在诊断性能上处于可比水平否则解释的优劣可能被性能差距所混淆。模型准确率 (测试集)AUC (测试集)精确率召回率F1-Score随机森林 (RF)0.870.930.850.890.87可解释提升机 (EBM)0.850.910.840.860.85从上表可以看出随机森林在各项指标上略优于EBM但差距在可接受范围内3%。这符合一般认知更复杂的模型集成树通常比结构受限的可解释模型加性模型有微弱的性能优势。这个微小的差距不会对后续可解释性对比构成决定性偏差我们可以认为两者在诊断任务上能力相近。实操心得在医学AI研究中模型性能达到一定基准后如AUC0.9研究的重点就应从“刷分”转向“理解”和“信任”。EBM牺牲的一点性能换来的是完全的透明性这个权衡在临床部署场景下往往是值得的。4. 可解释性对比分析SHAP vs. EBM这是本研究的核心环节。我们将从全局解释和局部解释两个层面对比SHAP和EBM的输出。4.1 全局解释对比特征重要性排序SHAP全局解释 我们使用shap.summary_plot(shap_values, X_train, plot_type“bar”)生成基于平均绝对SHAP值的特征重要性条形图。结果显示平均GCC厚度、颞下象限RNFL厚度和患者年龄位列前三。SHAP的贡献有正负之分我们可以进一步用蜜蜂群图beeswarm查看每个特征SHAP值的分布及其与特征值的关系。EBM全局解释 直接调用ebm_global.data()获取特征重要性列表并排序。在我们的结果中重要性前三的特征是平均GCC厚度、黄斑内环鼻侧体积、病程。对比与洞察一致性两者都将平均GCC厚度识别为最重要的特征这与大量文献报道的GCC在MS早期即受损的结论高度吻合增强了我们对于模型捕捉到真实生物信号的信⼼。差异性SHAP高度强调了RNFL的特定分区颞下象限而EBM则更关注黄斑体积的特定分区。这可能反映了两种模型捕捉特征与目标之间复杂关系的不同方式。随机森林可能通过复杂的树结构捕捉到了RNFL颞下象限与MS状态之间更直接或非线性的判别边界而EBM的加性结构可能更清晰地分离出了黄斑体积的独立贡献。年龄在SHAP中重要性很高但在EBM中相对靠后。这可能是因为年龄与其他特征如视网膜厚度会随年龄正常衰减在EBM中被更好地解耦了而随机森林中年龄可能作为其他特征混杂效应的“代理变量”被赋予了较高重要性。这提示我们需要谨慎解读SHAP中人口学特征的重要性它可能混杂了生物学变化。临床意义两种方法都指向了GCC和黄斑/视盘分区参数的核心地位这提示临床医生在阅读OCT报告时应特别关注这些区域的量化指标。差异点则为进一步的生物学研究提供了假设RNFL的颞下象限是否对MS有特殊敏感性4.2 局部解释对比单个样本的决策溯源我们选取一个被模型正确分类为MS的样本对比SHAP和EBM如何解释这个特定预测。SHAP局部解释 使用shap.force_plot或shap.decision_plot。假设该样本的基线预测概率为0.2健康最终预测概率为0.8MS。力图中显示推动其向MS预测的主要正向贡献来自GCC厚度过低0.35、病程较长0.18、颞下RNFL薄0.15。而年龄较轻-0.10则是一个微弱的反向贡献因素。EBM局部解释 使用ebm_local.data()获取该样本每个特征的贡献值。EBM会直接给出每个特征在该样本具体值下的“得分”。例如GCC厚度65μm对应函数值0.38黄斑内环鼻侧体积0.25 mm³对应函数值0.12病程5年对应函数值0.20。将这些得分相加再加上截距即得到最终的log-odds再转换为概率。对比与洞察贡献量化两者都能量化每个特征的贡献。SHAP值是基于博弈论的边际贡献而EBM的贡献直接来自预定义的特征函数。在数值上它们可能不同但方向和相对大小通常一致。解释直观性EBM的局部解释更具“可预测性”。因为我们已经看过全局的特征函数图对于这个样本我们可以立刻在GCC特征函数图上找到x65μm对应的y值0.38并理解其含义“因为GCC厚度处于函数曲线中风险较高的区域所以贡献了正分”。而SHAP的解释更像一个“事后分配”的结果虽然公平但缺乏一个预先存在的、可视化的函数关系作为背景。交互作用进阶如果我们为EBM启用了交互项例如GCC厚度与年龄的交互EBM可以展示二维交互函数图清晰揭示两个特征如何共同影响风险。而SHAP虽然可以通过shap.interaction_values计算交互SHAP值但其可视化依赖热图和理解难度远高于EBM的二维曲面图。4.3 模型行为模式探索依赖分析与函数形状SHAP依赖图shap.dependence_plot可以展示单个特征与模型预测之间的依赖关系。例如绘制“平均GCC厚度”的依赖图每个点是一个样本x轴是GCC厚度y轴是该样本的GCC厚度对应的SHAP值。它可以揭示非线性关系并可通过颜色标注另一个特征如年龄来观察潜在交互。EBM特征函数图 这是EBM的“原生”输出。我们可以直接绘制每个特征项的平滑曲线。例如GCC厚度的函数图可能呈现一个“U型”或“阈值效应”当厚度高于80μm时贡献为负保护性低于70μm时贡献为正风险性且随着厚度降低风险贡献急剧上升。对比与洞察信息源SHAP依赖图的信息来源于已训练的复杂模型随机森林的预测结果分解它是对模型行为的“描述”。EBM特征函数图本身就是模型的“组成部分”它定义了模型的行为。平滑性与噪声EBM的函数图是预设的平滑样条看起来干净、连续易于解读。SHAP依赖图由于是样本点的散点图通常会包含更多噪声但这也可能反映了数据中真实的变异或模型捕捉到的更复杂模式。有时在SHAP依赖图上叠加一个平滑趋势线会发现其形状与EBM函数图惊人地相似。临床阈值发现EBM函数图能更直观地提示潜在的临床阈值。例如曲线拐点对应的特征值可能是一个有意义的临界点。医生可以据此思考“是否当患者GCC厚度低于这个值时需要提高警惕”5. 实操陷阱、常见问题与排查心法在实际操作中从数据准备到解释呈现每一步都可能遇到坑。以下是我总结的典型问题与解决方案。5.1 数据与特征相关陷阱问题1特征间高度共线性导致解释不稳定。现象SHAP重要性排名中两个强相关的特征如平均RNFL厚度与整体RNFL体积重要性忽高忽低EBM的特征函数图可能出现不合理的剧烈波动。排查计算特征间的皮尔逊或斯皮尔曼相关系数矩阵。关注相关系数绝对值大于0.8的特征对。解决领域知识主导根据临床意义保留一个更具代表性或测量更稳健的特征。生成复合指标例如用主成分分析PCA将高度相关的厚度指标合成一个“整体神经视网膜健康指数”但会损失部分可解释性。对于EBM可以适当增加max_bins或调整平滑约束但根本之道仍是处理数据本身。问题2类别不平衡影响解释公平性。现象MS患者样本远少于健康对照。模型可能倾向于预测“健康”且对MS类特征的解释力变弱。排查检查分类报告中的召回率特别是MS类的召回率。观察SHAP beeswarm图中MS类样本的SHAP值分布是否集中。解决在模型训练时使用class_weightbalanced对于随机森林或为EBM的classes参数指定样本权重。采用过采样如SMOTE或欠采样技术但需注意不要引入过多偏差或数据泄露。关键解释时要分别查看对正类MS和负类HC的SHAP值shap_values[1]和shap_values[0]因为特征对两类的影响可能不对称。5.2 模型与解释计算陷阱问题3SHAP计算速度极慢或内存溢出。现象当使用非树模型如神经网络或大数据集时计算精确SHAP值KernelSHAP可能不可行。排查确认使用的Explainer类型。对于树模型必须使用TreeExplainer。解决对于树模型确保使用TreeExplainer它是精确且高效的。对于其他模型考虑使用KernelExplainer时用一组代表性的背景数据而非全部训练集来估计SHAP值或使用SamplingExplainer进行近似。计算全局解释时无需对所有训练样本计算SHAP值可以随机抽样一部分如1000个代表性样本结果通常足够稳定。问题4EBM模型训练时出现“特征被丢弃”警告。现象控制台提示某些特征因贡献过小而被自动丢弃。排查检查EBM训练后的feature_names_in_或term_features_确认哪些特征被保留了。解决这通常是正常现象是EBM内置正则化在起作用。如果某个临床认为重要的特征被丢弃需要反思1) 该特征在数据中是否方差过小2) 是否与其他保留特征高度共线性3) 它是否真的与目标变量独立如果确认需要保留可以尝试降低learning_rate或减少max_bins但需谨慎避免过拟合。5.3 解释可视化与沟通陷阱问题5SHAP beeswarm图过于拥挤看不清。现象特征过多时蜜蜂群图上的点堆叠在一起无法分辨分布。解决只可视化前20个最重要的特征。使用plot_type“layered_violin”或“compact_dot”替代“beeswarm”它们在不同数据密度下可能更清晰。对于关键特征单独使用shap.dependence_plot进行深入分析。问题6如何向临床医生有效传达EBM特征函数图挑战医生不熟悉“log-odds”或“对预测的贡献”这类抽象概念。解决将y轴转换为更容易理解的风险概率。例如对于二分类EBM可以通过sigmoid函数将加和后的log-odds转换为0-1之间的概率。然后展示“当GCC厚度从80μm下降到70μm时模型估算的MS风险概率从15%增加到了40%”。结合临床已知的风险阈值进行讲解将模型输出锚定在临床决策点上。问题7SHAP和EBM结论不一致时该信谁心法不要追求“唯一真理”。两者不一致本身富含信息。检查数据回顾问题1和2确保数据质量。审视模型随机森林是否过拟合EBM是否因结构限制无交互项而未能捕捉关键模式融合解释将两者视为互补的视角。SHAP告诉你复杂模型决策的“归因”EBM告诉你一个可解释模型结构中的“规则”。如果SHAP强调的特征在EBM中不重要思考该特征是否在随机森林中通过复杂的交互效应起作用。可以尝试为EBM添加可疑的交互项看其重要性是否上升。回归金标准最终任何AI发现的关联都需要回到生物学机理和临床前瞻性研究中去验证。XAI提供的是强有力的“假设生成器”而非终极结论。6. 研究延伸与临床转化思考完成核心对比后这项研究可以沿着多个方向深化并最终指向临床实用。方向一引入交互作用。这是EBM的强项。我们可以系统地探索OCT特征之间、或OCT特征与临床变量如年龄、病程之间的交互作用。例如“较低的GCC厚度”与“较长的病程”同时存在时风险是否呈指数级增长EBM的二维交互图能直观展示这一点这可能帮助定义不同病程阶段下的OCT预警阈值。方向二时序数据分析与预后预测。将当前横断面研究扩展为纵向研究。对于同一批MS患者收集其多次随访的OCT数据。使用EBM或结合SHAP的模型分析哪些特征的变化率如GCC厚度年下降率最能预测未来的残疾进展如EDSS评分升高。这种动态的可解释模型对个体化治疗决策的支持价值更大。方向三构建临床决策支持界面。将训练好的EBM模型及其解释功能封装成一个简单的Web应用或桌面工具。医生输入患者的OCT测量值和基本临床信息后工具不仅输出MS风险概率更重要的是展示“决策依据”一个类似仪表盘的界面用柱状图显示各个特征的贡献值正/负并允许医生点击任一特征查看其全局函数图以及当前患者的值在图上的位置。这种直观的、交互式的解释是推动AI临床落地的关键一步。方向四探索多模态融合。将OCT数据与磁共振成像MRI特征、脑脊液标志物甚至基因组学数据融合。使用可解释模型如EBM或可解释方法如SHAP来分析多模态数据中哪些模态的哪些特征对诊断贡献最大。这有助于回答一个根本性问题在MS诊断中相对便捷的OCT究竟能在多大程度上替代或补充昂贵的MRI在我个人实践中最大的体会是可解释性研究是一场与模型的对话更是与临床需求的对话。SHAP像一位精于解构的评论家告诉你一个已成型的复杂作品黑箱模型中各个部分的作用而EBM像一位崇尚简约的设计师从一开始就构建一个结构清晰、模块分明的作品。没有绝对的好坏只有是否适合当下的场景。对于高风险的医疗AI我越来越倾向于“设计优先”的EBM范式因为它将可解释性内化为模型设计的约束从源头上保证了推理过程的透明与可控。这份透明是建立医工互信、最终让AI技术真正服务于患者的基石。
本文来自互联网用户投稿,该文观点仅代表作者本人,不代表本站立场。本站仅提供信息存储空间服务,不拥有所有权,不承担相关法律责任。如若转载,请注明出处:http://www.coloradmin.cn/o/2599014.html
如若内容造成侵权/违法违规/事实不符,请联系多彩编程网进行投诉反馈,一经查实,立即删除!相关文章
SpringBoot-17-MyBatis动态SQL标签之常用标签
文章目录 1 代码1.1 实体User.java1.2 接口UserMapper.java1.3 映射UserMapper.xml1.3.1 标签if1.3.2 标签if和where1.3.3 标签choose和when和otherwise1.4 UserController.java2 常用动态SQL标签2.1 标签set2.1.1 UserMapper.java2.1.2 UserMapper.xml2.1.3 UserController.ja…
wordpress后台更新后 前端没变化的解决方法
使用siteground主机的wordpress网站,会出现更新了网站内容和修改了php模板文件、js文件、css文件、图片文件后,网站没有变化的情况。
不熟悉siteground主机的新手,遇到这个问题,就很抓狂,明明是哪都没操作错误&#x…
网络编程(Modbus进阶)
思维导图 Modbus RTU(先学一点理论)
概念 Modbus RTU 是工业自动化领域 最广泛应用的串行通信协议,由 Modicon 公司(现施耐德电气)于 1979 年推出。它以 高效率、强健性、易实现的特点成为工业控制系统的通信标准。 包…
UE5 学习系列(二)用户操作界面及介绍
这篇博客是 UE5 学习系列博客的第二篇,在第一篇的基础上展开这篇内容。博客参考的 B 站视频资料和第一篇的链接如下:
【Note】:如果你已经完成安装等操作,可以只执行第一篇博客中 2. 新建一个空白游戏项目 章节操作,重…
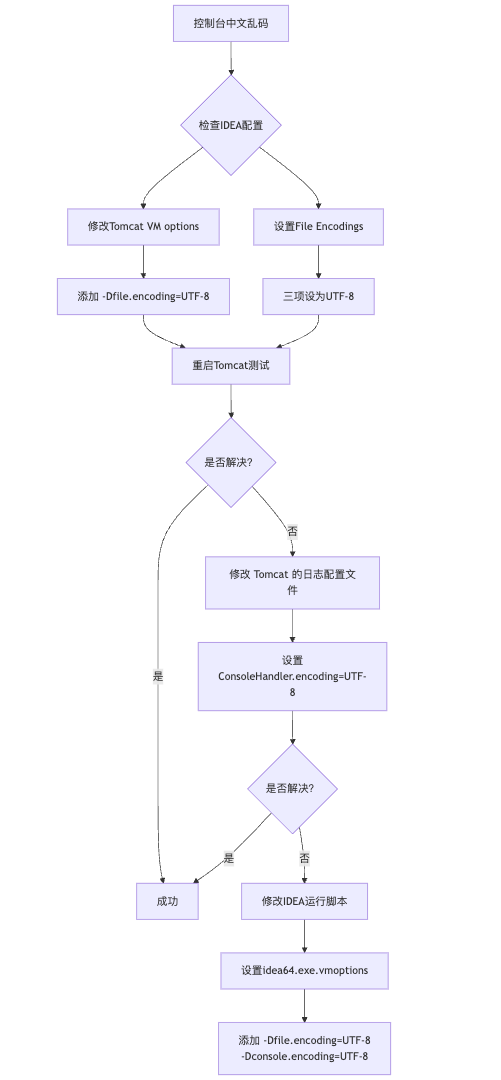
IDEA运行Tomcat出现乱码问题解决汇总
最近正值期末周,有很多同学在写期末Java web作业时,运行tomcat出现乱码问题,经过多次解决与研究,我做了如下整理:
原因:
IDEA本身编码与tomcat的编码与Windows编码不同导致,Windows 系统控制台…
利用最小二乘法找圆心和半径
#include <iostream>
#include <vector>
#include <cmath>
#include <Eigen/Dense> // 需安装Eigen库用于矩阵运算 // 定义点结构
struct Point { double x, y; Point(double x_, double y_) : x(x_), y(y_) {}
}; // 最小二乘法求圆心和半径 …
使用docker在3台服务器上搭建基于redis 6.x的一主两从三台均是哨兵模式
一、环境及版本说明
如果服务器已经安装了docker,则忽略此步骤,如果没有安装,则可以按照一下方式安装: 1. 在线安装(有互联网环境): 请看我这篇文章 传送阵>> 点我查看 2. 离线安装(内网环境):请看我这篇文章 传送阵>> 点我查看
说明:假设每台服务器已…
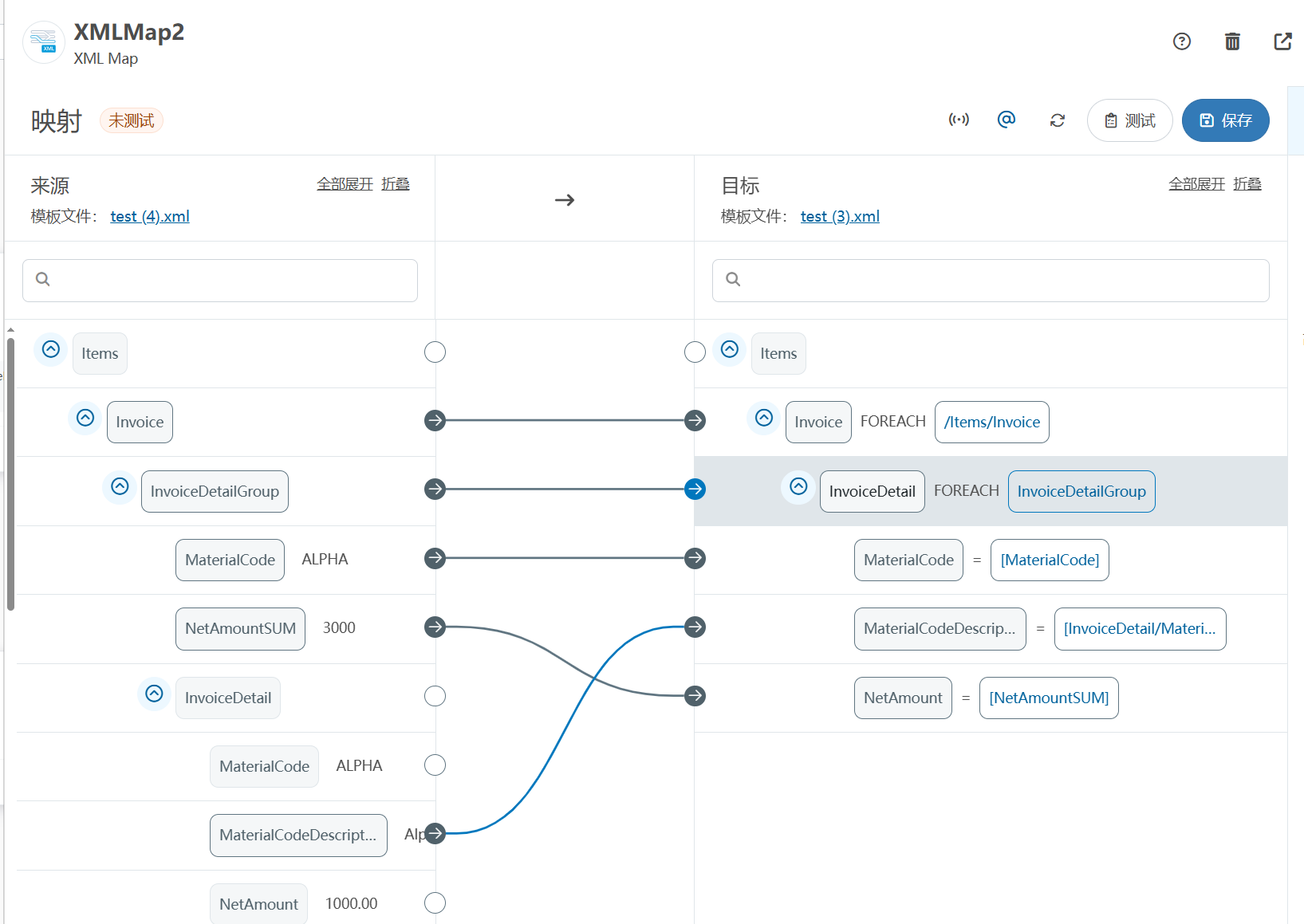
XML Group端口详解
在XML数据映射过程中,经常需要对数据进行分组聚合操作。例如,当处理包含多个物料明细的XML文件时,可能需要将相同物料号的明细归为一组,或对相同物料号的数量进行求和计算。传统实现方式通常需要编写脚本代码,增加了开…
LBE-LEX系列工业语音播放器|预警播报器|喇叭蜂鸣器的上位机配置操作说明
LBE-LEX系列工业语音播放器|预警播报器|喇叭蜂鸣器专为工业环境精心打造,完美适配AGV和无人叉车。同时,集成以太网与语音合成技术,为各类高级系统(如MES、调度系统、库位管理、立库等)提供高效便捷的语音交互体验。
L…
(LeetCode 每日一题) 3442. 奇偶频次间的最大差值 I (哈希、字符串)
题目:3442. 奇偶频次间的最大差值 I 思路 :哈希,时间复杂度0(n)。 用哈希表来记录每个字符串中字符的分布情况,哈希表这里用数组即可实现。
C版本:
class Solution {
public:int maxDifference(string s) {int a[26]…
【大模型RAG】拍照搜题技术架构速览:三层管道、两级检索、兜底大模型
摘要
拍照搜题系统采用“三层管道(多模态 OCR → 语义检索 → 答案渲染)、两级检索(倒排 BM25 向量 HNSW)并以大语言模型兜底”的整体框架: 多模态 OCR 层 将题目图片经过超分、去噪、倾斜校正后,分别用…
【Axure高保真原型】引导弹窗
今天和大家中分享引导弹窗的原型模板,载入页面后,会显示引导弹窗,适用于引导用户使用页面,点击完成后,会显示下一个引导弹窗,直至最后一个引导弹窗完成后进入首页。具体效果可以点击下方视频观看或打开下方…
接口测试中缓存处理策略
在接口测试中,缓存处理策略是一个关键环节,直接影响测试结果的准确性和可靠性。合理的缓存处理策略能够确保测试环境的一致性,避免因缓存数据导致的测试偏差。以下是接口测试中常见的缓存处理策略及其详细说明:
一、缓存处理的核…
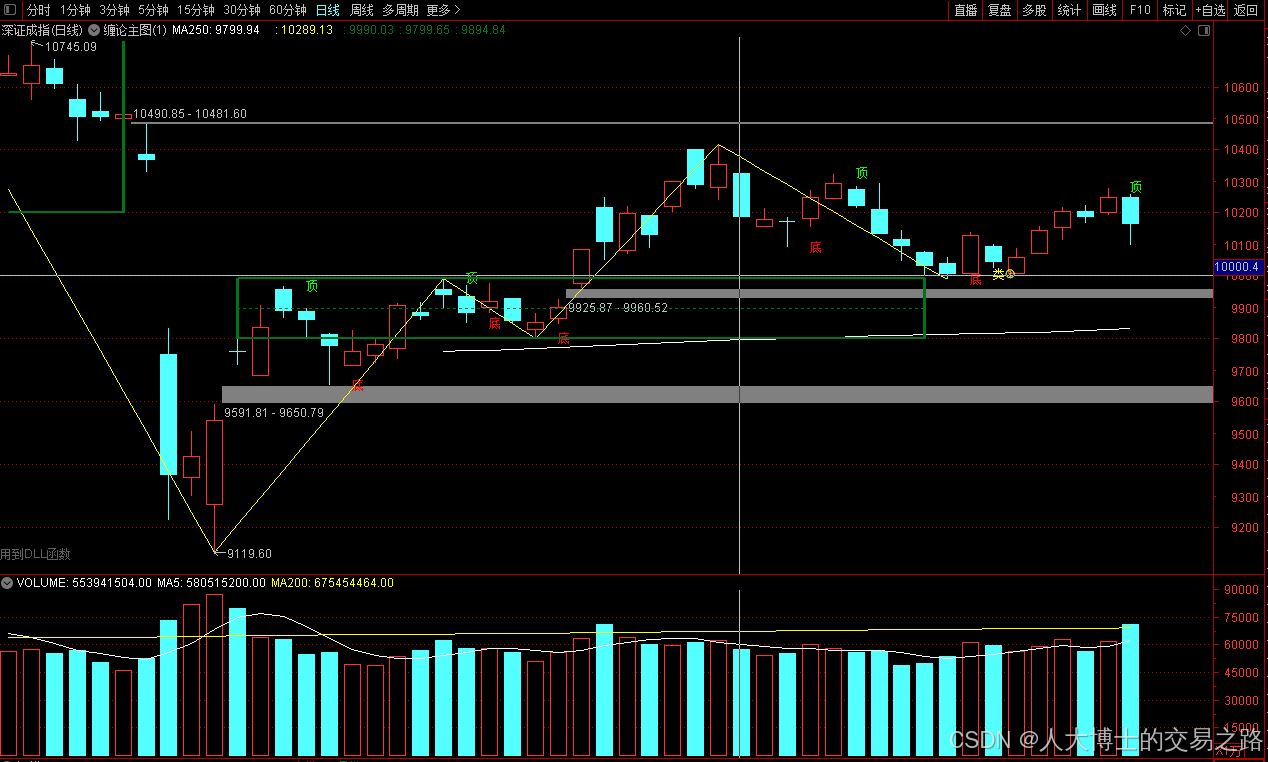
龙虎榜——20250610
上证指数放量收阴线,个股多数下跌,盘中受消息影响大幅波动。 深证指数放量收阴线形成顶分型,指数短线有调整的需求,大概需要一两天。 2025年6月10日龙虎榜行业方向分析 1. 金融科技
代表标的:御银股份、雄帝科技
驱动…
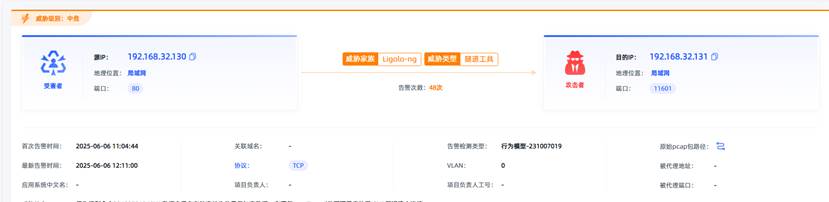
观成科技:隐蔽隧道工具Ligolo-ng加密流量分析
1.工具介绍
Ligolo-ng是一款由go编写的高效隧道工具,该工具基于TUN接口实现其功能,利用反向TCP/TLS连接建立一条隐蔽的通信信道,支持使用Let’s Encrypt自动生成证书。Ligolo-ng的通信隐蔽性体现在其支持多种连接方式,适应复杂网…
铭豹扩展坞 USB转网口 突然无法识别解决方法
当 USB 转网口扩展坞在一台笔记本上无法识别,但在其他电脑上正常工作时,问题通常出在笔记本自身或其与扩展坞的兼容性上。以下是系统化的定位思路和排查步骤,帮助你快速找到故障原因:
背景:
一个M-pard(铭豹)扩展坞的网卡突然无法识别了,扩展出来的三个USB接口正常。…
未来机器人的大脑:如何用神经网络模拟器实现更智能的决策?
编辑:陈萍萍的公主一点人工一点智能 未来机器人的大脑:如何用神经网络模拟器实现更智能的决策?RWM通过双自回归机制有效解决了复合误差、部分可观测性和随机动力学等关键挑战,在不依赖领域特定归纳偏见的条件下实现了卓越的预测准…
Linux应用开发之网络套接字编程(实例篇)
服务端与客户端单连接
服务端代码
#include <sys/socket.h>
#include <sys/types.h>
#include <netinet/in.h>
#include <stdio.h>
#include <stdlib.h>
#include <string.h>
#include <arpa/inet.h>
#include <pthread.h>
…
华为云AI开发平台ModelArts
华为云ModelArts:重塑AI开发流程的“智能引擎”与“创新加速器”!
在人工智能浪潮席卷全球的2025年,企业拥抱AI的意愿空前高涨,但技术门槛高、流程复杂、资源投入巨大的现实,却让许多创新构想止步于实验室。数据科学家…
深度学习在微纳光子学中的应用
深度学习在微纳光子学中的主要应用方向
深度学习与微纳光子学的结合主要集中在以下几个方向:
逆向设计 通过神经网络快速预测微纳结构的光学响应,替代传统耗时的数值模拟方法。例如设计超表面、光子晶体等结构。
特征提取与优化 从复杂的光学数据中自…