CD3抗体如何成为双抗药物的核心靶点?
news2026/4/1 11:01:22
一、双特异性抗体药物为何发展迅猛双特异性抗体BsAb是一类能够同时特异性结合两个不同抗原或抗原表位的人工工程抗体。其通过同时阻断两个靶点介导的生物学功能或将表达不同抗原的细胞拉近实现单一抗体难以完成的协同效应。近年来双抗药物凭借其独特的机制优势、良好的临床疗效及可控的安全性市场规模持续扩张。全球双抗市场规模从2021年近40亿美元预计增长至2030年807亿美元年均复合增长率近40%。我国双抗药物开发虽起步较晚但随着技术平台成熟及获批药物增多预计到2030年市场规模可达108亿美元呈现高速增长态势。二、双抗药物的主要作用机制有哪些根据作用机制双抗药物主要分为以下几类。效应T细胞重定向是最为常见的类型通过一端结合T细胞表面CD3分子另一端结合肿瘤细胞表面抗原将T细胞定向募集至肿瘤细胞并激活其杀伤功能。辅助因子模拟类双抗通过同时结合两种辅助因子模拟天然蛋白功能如模拟凝血因子VIII用于血友病治疗。双靶点结合阻断补偿通路类双抗可同时抑制两条信号通路克服单靶点抑制剂的耐药机制。此外还有受体交联及背负式运输等其他类型。其中效应T细胞重定向机制的双抗在研项目最多其设计需优化亲和力平衡及安全性特征。三、CD3分子在T细胞活化中扮演什么角色CD3是成熟T细胞表面的关键跨膜蛋白复合物由CD3ε、CD3δ、CD3γ及CD3ζ四条链组成形成εγ、εδ异源二聚体及ζζ同源二聚体结构。其N端胞外域高度保守负责与T细胞受体TCR组装成完整的TCR-CD3复合物跨膜区锚定于细胞膜胞质区包含免疫受体酪氨酸活化基序ITAM是启动T细胞信号传导的核心元件。当TCR识别抗原肽-MHC复合物后CD3胞内ITAM基序被磷酸化招募并激活蛋白酪氨酸激酶如ZAP-70启动下游信号级联驱动T细胞活化、增殖及效应功能获得。CD3亚基的遗传缺陷可导致严重免疫缺陷或自身免疫疾病凸显其在T细胞发育及功能中的核心地位。四、CD3为何成为双抗药物核心靶点CD3作为T细胞表面的恒定组分在所有成熟T细胞上均匀表达且其活化信号是启动T细胞效应的必需环节。这一特性使CD3成为效应T细胞重定向双抗的理想锚点。通过一端靶向CD3双抗可将任何特异性T细胞募集至肿瘤局部绕过TCR的抗原特异性限制实现通用型T细胞激活。与肿瘤靶点结合的另一端决定了杀伤的选择性使原本不识别肿瘤的T细胞获得抗肿瘤活性。这一机制将T细胞的强大杀伤功能与抗体的靶向精准性相结合开创了肿瘤免疫治疗新范式。五、CD3双抗的设计需要考虑哪些关键因素亲和力平衡是CD3双抗设计的核心挑战。CD3臂亲和力过高可能导致非特异性T细胞激活引发细胞因子风暴等严重不良反应亲和力过低则无法有效募集T细胞疗效不足。优化策略包括采用低亲和力CD3结合域、调节单价结合强度或设计条件性激活机制。肿瘤靶点臂的亲和力及表位选择亦影响疗效与安全性需兼顾肿瘤细胞结合效率及正常组织交叉反应风险。分子形式同样关键。从早期的鼠源双特异性抗体到人源化、全人源及Fc沉默改造双抗结构不断演进。Fc段可延长半衰期但亦可能通过Fcγ受体结合激活非特异性免疫细胞需引入L234A/L235A等突变沉默效应功能。连接子设计、链配对效率及稳定性优化亦是工程化重点。安全性评估需贯穿全程。细胞因子释放综合征CRS是CD3双抗最受关注的毒性与T细胞过度激活相关。临床前模型中需评估细胞因子谱如IL-6、IFN-γ临床应用中需制定分级管理策略。此外靶向肿瘤相关抗原可能引起的“on-target off-tumor”毒性亦需通过表位选择及亲和力优化加以控制。六、CD3双抗在肿瘤治疗中取得哪些进展CD19×CD3双抗是全球首款获批的CD3双抗用于治疗B细胞急性淋巴细胞白血病B-ALL。其通过桥接B细胞CD19与T细胞CD3激活内源性T细胞杀伤肿瘤在难治复发患者中展现显著疗效可清除微小残留病灶MRD改善长期生存。该药物的成功验证了CD3双抗的临床价值推动后续大量同类药物研发。在多发性骨髓瘤领域BCMA×CD3双抗如teclistamab已获批上市通过靶向浆细胞BCMA抗原为复发难治患者提供新选择。此外针对实体瘤的CD3双抗亦在探索中如靶向EGFR、HER2、PSMA等但实体瘤微环境的免疫抑制特性对疗效构成挑战。联合免疫检查点抑制剂如PD-1抗体或调节肿瘤微环境有望突破瓶颈。
本文来自互联网用户投稿,该文观点仅代表作者本人,不代表本站立场。本站仅提供信息存储空间服务,不拥有所有权,不承担相关法律责任。如若转载,请注明出处:http://www.coloradmin.cn/o/2471737.html
如若内容造成侵权/违法违规/事实不符,请联系多彩编程网进行投诉反馈,一经查实,立即删除!相关文章
SpringBoot-17-MyBatis动态SQL标签之常用标签
文章目录 1 代码1.1 实体User.java1.2 接口UserMapper.java1.3 映射UserMapper.xml1.3.1 标签if1.3.2 标签if和where1.3.3 标签choose和when和otherwise1.4 UserController.java2 常用动态SQL标签2.1 标签set2.1.1 UserMapper.java2.1.2 UserMapper.xml2.1.3 UserController.ja…
wordpress后台更新后 前端没变化的解决方法
使用siteground主机的wordpress网站,会出现更新了网站内容和修改了php模板文件、js文件、css文件、图片文件后,网站没有变化的情况。
不熟悉siteground主机的新手,遇到这个问题,就很抓狂,明明是哪都没操作错误&#x…
网络编程(Modbus进阶)
思维导图 Modbus RTU(先学一点理论)
概念 Modbus RTU 是工业自动化领域 最广泛应用的串行通信协议,由 Modicon 公司(现施耐德电气)于 1979 年推出。它以 高效率、强健性、易实现的特点成为工业控制系统的通信标准。 包…
UE5 学习系列(二)用户操作界面及介绍
这篇博客是 UE5 学习系列博客的第二篇,在第一篇的基础上展开这篇内容。博客参考的 B 站视频资料和第一篇的链接如下:
【Note】:如果你已经完成安装等操作,可以只执行第一篇博客中 2. 新建一个空白游戏项目 章节操作,重…
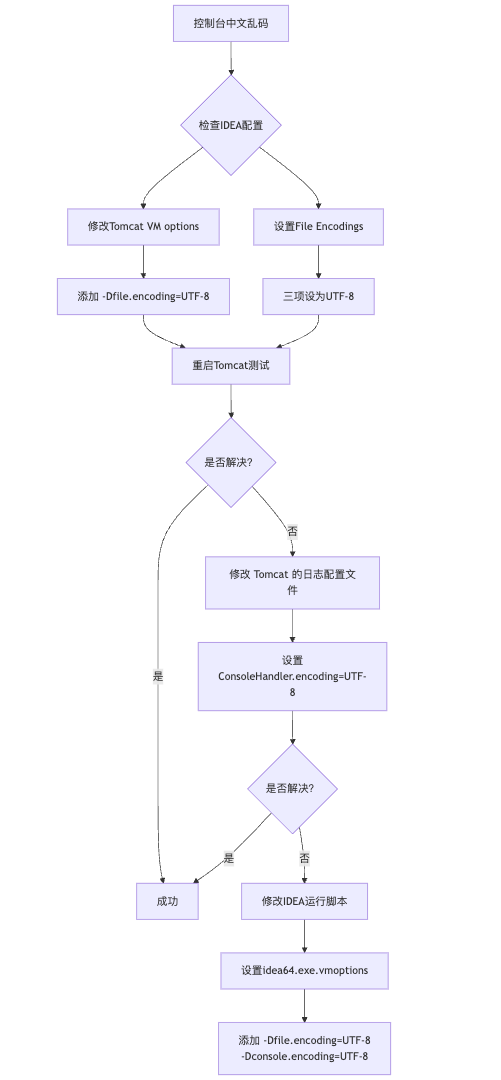
IDEA运行Tomcat出现乱码问题解决汇总
最近正值期末周,有很多同学在写期末Java web作业时,运行tomcat出现乱码问题,经过多次解决与研究,我做了如下整理:
原因:
IDEA本身编码与tomcat的编码与Windows编码不同导致,Windows 系统控制台…
利用最小二乘法找圆心和半径
#include <iostream>
#include <vector>
#include <cmath>
#include <Eigen/Dense> // 需安装Eigen库用于矩阵运算 // 定义点结构
struct Point { double x, y; Point(double x_, double y_) : x(x_), y(y_) {}
}; // 最小二乘法求圆心和半径 …
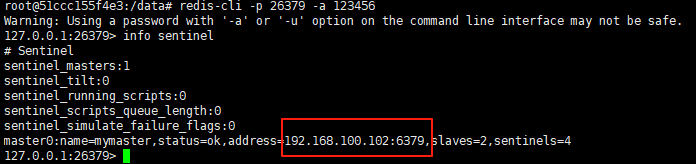
使用docker在3台服务器上搭建基于redis 6.x的一主两从三台均是哨兵模式
一、环境及版本说明
如果服务器已经安装了docker,则忽略此步骤,如果没有安装,则可以按照一下方式安装: 1. 在线安装(有互联网环境): 请看我这篇文章 传送阵>> 点我查看 2. 离线安装(内网环境):请看我这篇文章 传送阵>> 点我查看
说明:假设每台服务器已…
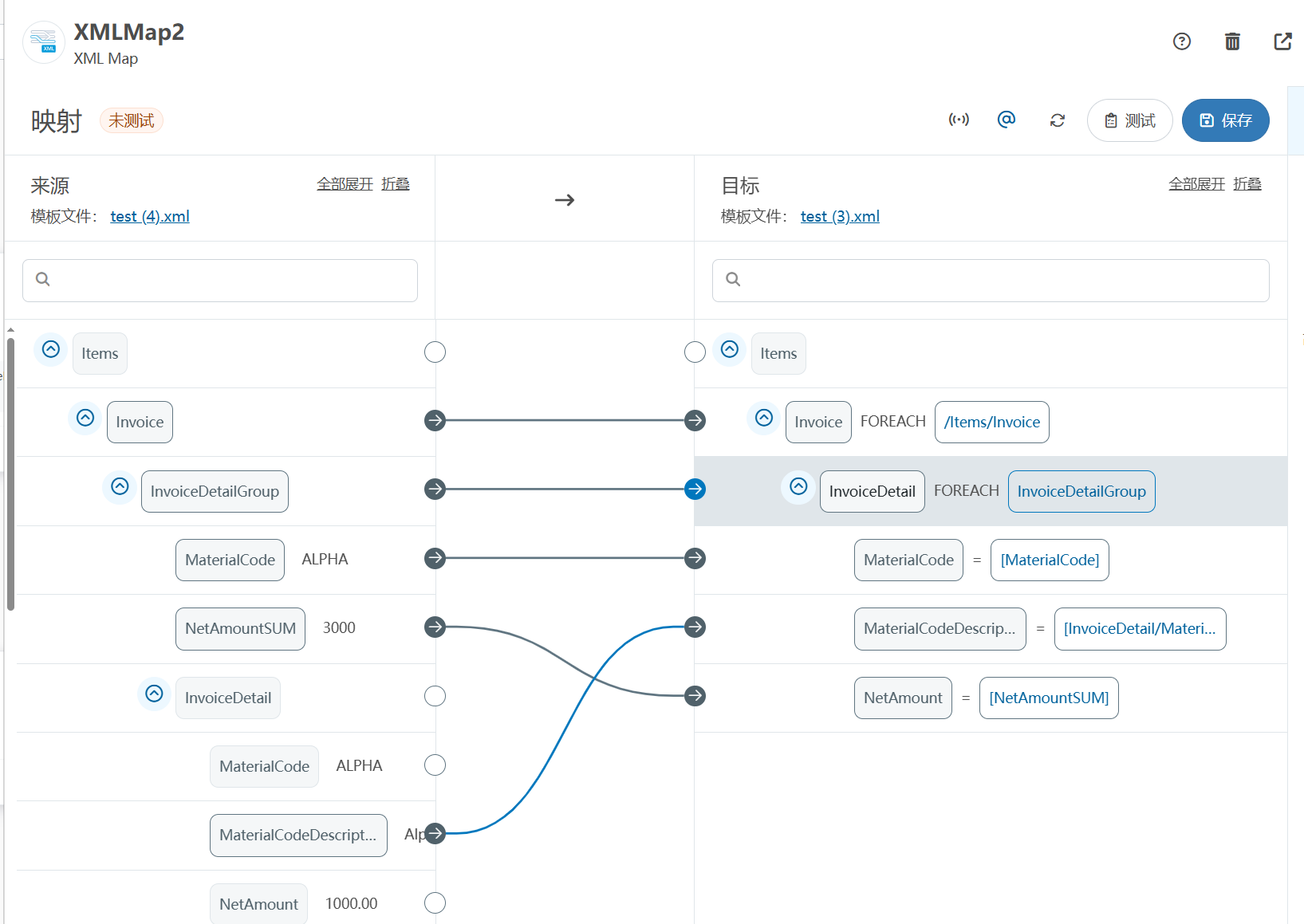
XML Group端口详解
在XML数据映射过程中,经常需要对数据进行分组聚合操作。例如,当处理包含多个物料明细的XML文件时,可能需要将相同物料号的明细归为一组,或对相同物料号的数量进行求和计算。传统实现方式通常需要编写脚本代码,增加了开…
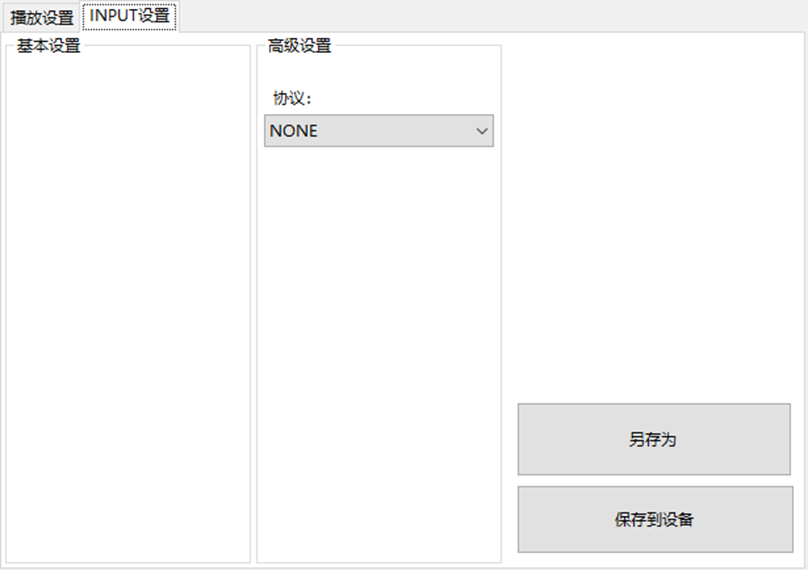
LBE-LEX系列工业语音播放器|预警播报器|喇叭蜂鸣器的上位机配置操作说明
LBE-LEX系列工业语音播放器|预警播报器|喇叭蜂鸣器专为工业环境精心打造,完美适配AGV和无人叉车。同时,集成以太网与语音合成技术,为各类高级系统(如MES、调度系统、库位管理、立库等)提供高效便捷的语音交互体验。
L…
(LeetCode 每日一题) 3442. 奇偶频次间的最大差值 I (哈希、字符串)
题目:3442. 奇偶频次间的最大差值 I 思路 :哈希,时间复杂度0(n)。 用哈希表来记录每个字符串中字符的分布情况,哈希表这里用数组即可实现。
C版本:
class Solution {
public:int maxDifference(string s) {int a[26]…
【大模型RAG】拍照搜题技术架构速览:三层管道、两级检索、兜底大模型
摘要
拍照搜题系统采用“三层管道(多模态 OCR → 语义检索 → 答案渲染)、两级检索(倒排 BM25 向量 HNSW)并以大语言模型兜底”的整体框架: 多模态 OCR 层 将题目图片经过超分、去噪、倾斜校正后,分别用…
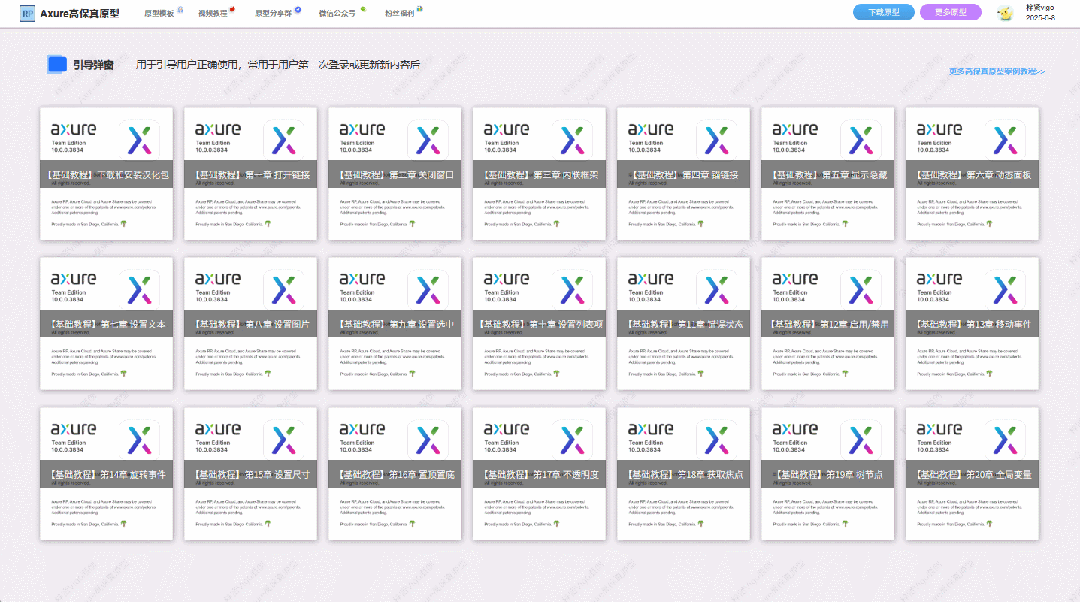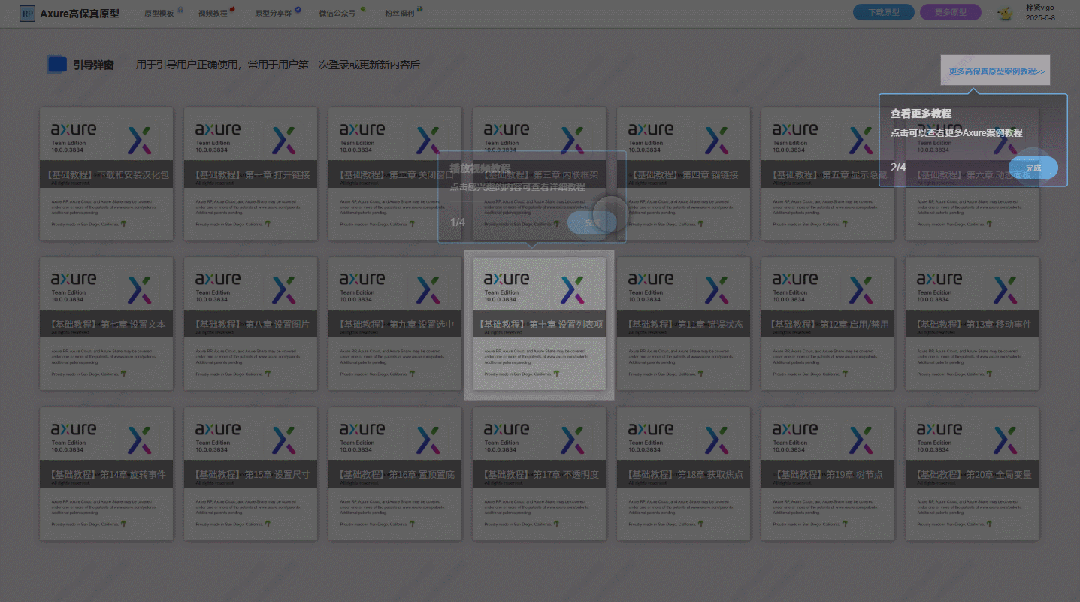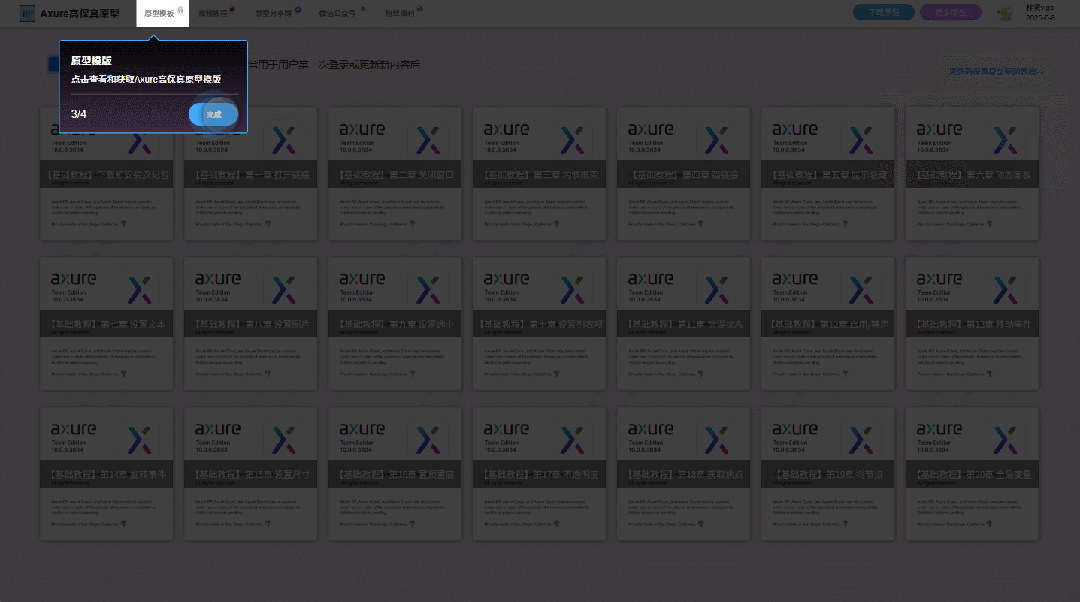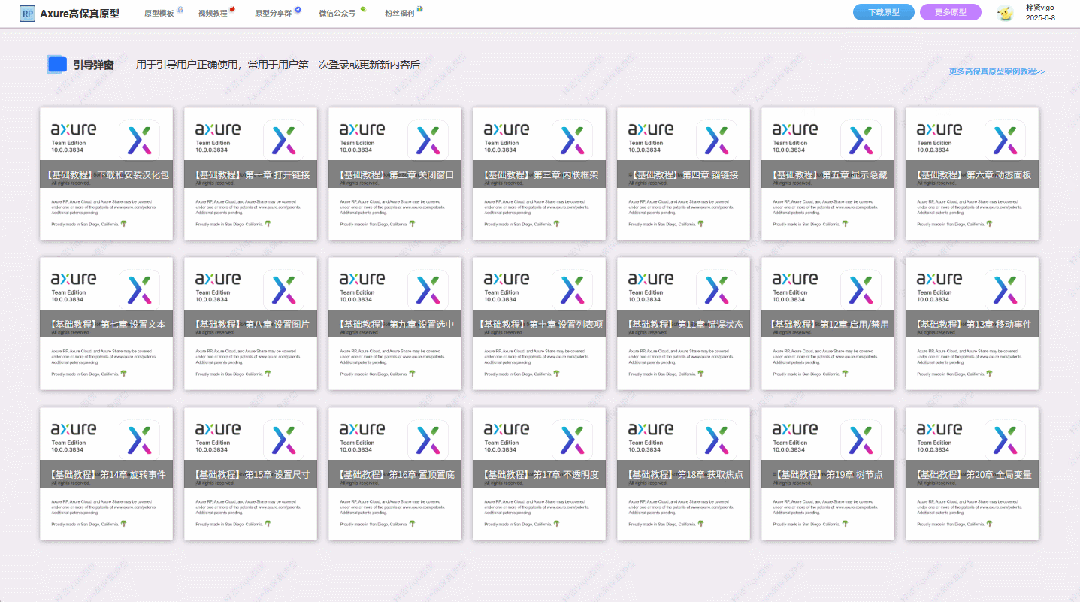
【Axure高保真原型】引导弹窗
今天和大家中分享引导弹窗的原型模板,载入页面后,会显示引导弹窗,适用于引导用户使用页面,点击完成后,会显示下一个引导弹窗,直至最后一个引导弹窗完成后进入首页。具体效果可以点击下方视频观看或打开下方…
接口测试中缓存处理策略
在接口测试中,缓存处理策略是一个关键环节,直接影响测试结果的准确性和可靠性。合理的缓存处理策略能够确保测试环境的一致性,避免因缓存数据导致的测试偏差。以下是接口测试中常见的缓存处理策略及其详细说明:
一、缓存处理的核…
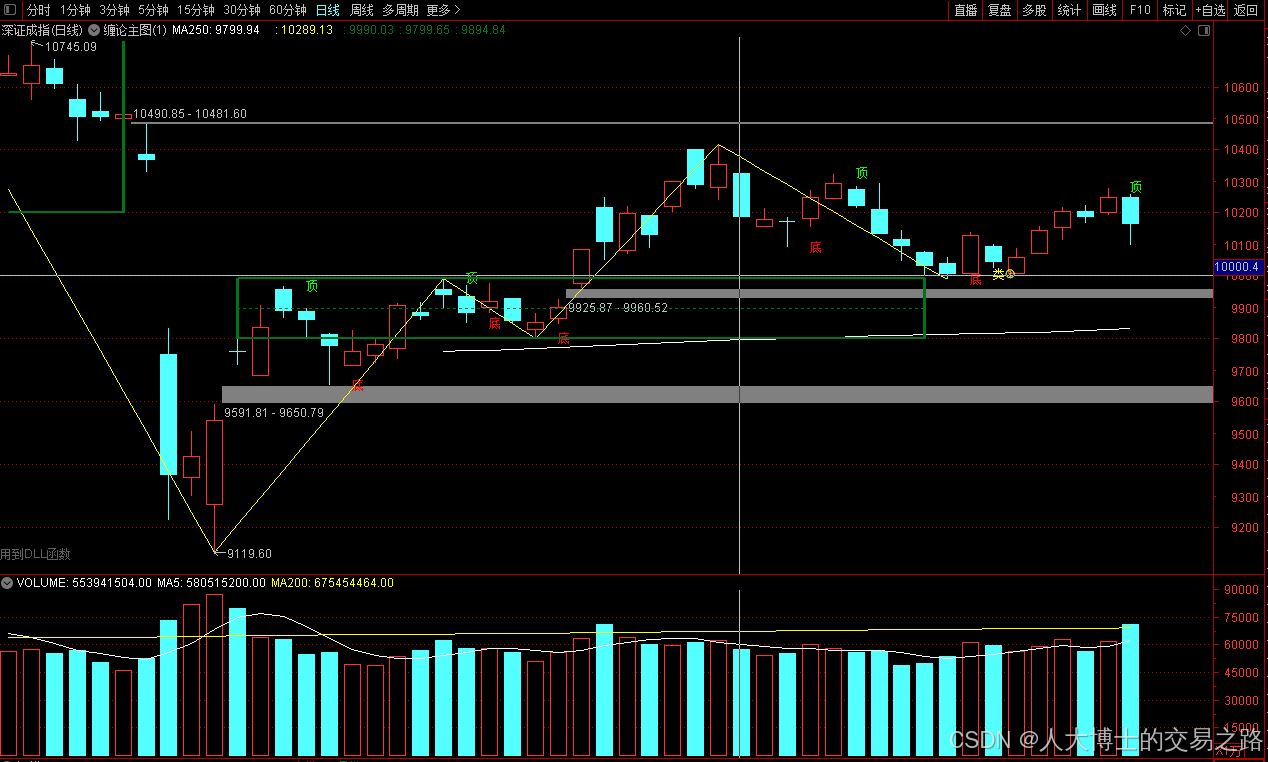
龙虎榜——20250610
上证指数放量收阴线,个股多数下跌,盘中受消息影响大幅波动。 深证指数放量收阴线形成顶分型,指数短线有调整的需求,大概需要一两天。 2025年6月10日龙虎榜行业方向分析 1. 金融科技
代表标的:御银股份、雄帝科技
驱动…
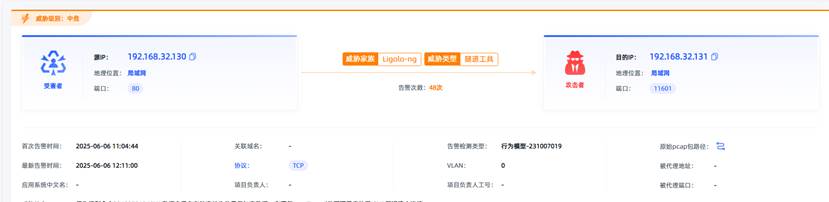
观成科技:隐蔽隧道工具Ligolo-ng加密流量分析
1.工具介绍
Ligolo-ng是一款由go编写的高效隧道工具,该工具基于TUN接口实现其功能,利用反向TCP/TLS连接建立一条隐蔽的通信信道,支持使用Let’s Encrypt自动生成证书。Ligolo-ng的通信隐蔽性体现在其支持多种连接方式,适应复杂网…
铭豹扩展坞 USB转网口 突然无法识别解决方法
当 USB 转网口扩展坞在一台笔记本上无法识别,但在其他电脑上正常工作时,问题通常出在笔记本自身或其与扩展坞的兼容性上。以下是系统化的定位思路和排查步骤,帮助你快速找到故障原因:
背景:
一个M-pard(铭豹)扩展坞的网卡突然无法识别了,扩展出来的三个USB接口正常。…
未来机器人的大脑:如何用神经网络模拟器实现更智能的决策?
编辑:陈萍萍的公主一点人工一点智能 未来机器人的大脑:如何用神经网络模拟器实现更智能的决策?RWM通过双自回归机制有效解决了复合误差、部分可观测性和随机动力学等关键挑战,在不依赖领域特定归纳偏见的条件下实现了卓越的预测准…
Linux应用开发之网络套接字编程(实例篇)
服务端与客户端单连接
服务端代码
#include <sys/socket.h>
#include <sys/types.h>
#include <netinet/in.h>
#include <stdio.h>
#include <stdlib.h>
#include <string.h>
#include <arpa/inet.h>
#include <pthread.h>
…
华为云AI开发平台ModelArts
华为云ModelArts:重塑AI开发流程的“智能引擎”与“创新加速器”!
在人工智能浪潮席卷全球的2025年,企业拥抱AI的意愿空前高涨,但技术门槛高、流程复杂、资源投入巨大的现实,却让许多创新构想止步于实验室。数据科学家…
深度学习在微纳光子学中的应用
深度学习在微纳光子学中的主要应用方向
深度学习与微纳光子学的结合主要集中在以下几个方向:
逆向设计 通过神经网络快速预测微纳结构的光学响应,替代传统耗时的数值模拟方法。例如设计超表面、光子晶体等结构。
特征提取与优化 从复杂的光学数据中自…